- Инспираторная одышка
- Как проявляется гипоксия головного мозга?
- Лечение гипервентиляционного синдрома
- Лечение стеноза чревного ствола
- Консервативная терапия
- Оперативное лечение
- Оперативное лечение
- Приступы удушья — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
- Причины
- Причины невозможности сделать вдох «полной грудью»
Инспираторная одышка
Одышка представляет собой защитную реакцию организма, направленную на нормализацию газового состава крови. По определению клиницистов и патофизиологов одышка – это состояние, которое характеризуется тяжёлым субъективным ощущением недостаточности воздуха на фоне нарушения частоты, ритма, глубины
По характеру и форме нарушения внешнего дыхания одышка бывает инспираторной, экспираторной и смешанной. При наличии инспираторной одышки увеличивается продолжительность фазы вдоха по отношению к выдоху. Экспираторная одышка характеризуется преобладанием выдоха над вдохом. При смешанной одышке на фоне удлинённого вдоха еще более удлиняется выдох.
Развитие инспираторной, экспираторной и смешанной одышек обеспечивается за счёт рефлекса Геринга-Брейера. В его формировании важная роль отводится высокочувствительным, низкопороговым механорецепторам растяжения альвеол. Импульсы этих рецепторов направляются по альфа-волокнам блуждающего нерва в ретикулярную формацию ствола мозга и дыхательный центр продолговатого мозга, а затем по нервным путям, которые идут от центра, к дыхательным мышцам.
Рефлекторные влияния с барорецепторов аорты и каротидных синусов включаются в механизм развития одышки при кровопотере, коллапсе, шоке, коллапсе. При артериальном давлении ниже 70 мм рт. ст. уменьшается поток импульсов, которые тормозят центр вдоха.
Если в крови снижается напряжение кислорода, увеличивается концентрация углекислого газа или возрастает уровень ионов водорода, усиливается поток импульсов с центральных и периферических хеморецепторов в бульбарный дыхательный центр, активируется вдох, развивается инспираторная одышка.
Различают пять степеней тяжести инспираторной одышки:
- Нулевая – одышка в покое отсутствует, возникает после физических нагрузок;
- Лёгкая – инспираторная одышка возникает после подъёма на лестницу или быстрой ходьбы;
- Средняя – вдох затруднён при обычной ходьбе, что заставляет человека замедлить движение, делать остановки, чтобы отдохнуть;
- Тяжёлая – человек не может пройти без остановки более 100 м;
- Очень тяжелая – беспокоит пациента в состоянии физического и эмоционального покоя.
Основным признаком инспираторной одышки является затруднении с дыханием во время вдоха. Человек иногда слышит свист и хрипы при дыхании.
Пульмонологи проводят общий осмотр пациентов, которых беспокоит инспираторная одышка, подсчитывают частоту дыхательных движений и сердечных сокращений, измеряют артериальное давление. Во время физикального обследования проводят пальпацию и перкуссию грудной клетки, определяют нижние границы и экскурсию лёгких.
Лечение пациентов с инспираторной одышкой направлено на устранение основного заболевания, которое привело к её развитию. При наличии у пациента вязкой мокроты, которая затрудняет акт вдоха, врачи назначают ингаляции с лекарственными средствами, расширяющими бронхи и снимающими бронхоспазм, разжижающие мокроту.
При возникновении выраженной инспираторной одышки необходимо успокоить больного, обеспечить доступ чистого воздуха (открыть форточку, развязать галстук, расстегнуть воротник, снять стесняющую дыхательные движения одежду). Пациенту предлагают присесть. При улучшении самочувствия можно выпить стакан тёплого чая с мёдом.
Как проявляется гипоксия головного мозга?

В зависимости от степени выраженности расстройств со стороны головного мозга при гипоксии, выделяют:
Легкая степень. Это проявляется такими симптомами, как: заторможенность, оглушенность, либо, напротив, человек становится гипервозбужденным, у него наблюдается эйфория, повышается артериальное давление, учащается сердцебиение. Глазные щели становятся неравномерными по размеру в результате пареза лицевого нерва. Если не устранить патогенный фактор, оказывающий влияние на кислородное голодание головного мозга, то через несколько часов или суток, оно перейдет в следующую стадию.
Средняя степень. У больного сохраняется парез лицевого нерва, рефлексы слизистых оболочек и сухожильные рефлексы чаще всего понижены. Время от времени возможно возникновение судорог, которые начинаются с лицевой части, а затем распространяются на туловище и конечности. Тревожность и психомоторное возбуждение повышено. Пострадавший с трудом ориентируется в пространстве, у него ухудшается память и иные когнитивные способности.
Тяжелая степень. У больного наблюдается глубокое угнетение сознания с утратой произвольной деятельности, но рефлексы при этом сохраняется. Такое состояние называется сопорозным. Иногда уже на этой стадии человек впадает в тяжелую кому. У него развиваются судороги верхних и нижних конечностей, появляются хватательные и сосательные рефлексы, мышечный тонус падает. Возможно стойкое повышение температуры, усиление потливости и слезотечения.
Критическая степень, которая несет угрозу жизни. Это состояние характеризуется глубокой комой, страдают все структуры головного мозга. Кожа больного холодная, мимика отсутствует, глазные яблоки находятся без движения, зрачки расширены, на свет не реагируют. Рот остается полуоткрытым, веки прикрыты, кожа цианотична. Сердце работает слабо, тонус сосудов снижен. По мере прогрессирования гипоксии, функции коры больших полушарий головного мозга угасают. Человек погибает, если его жизнь не поддерживается с помощью аппарата искусственного дыхания и средствами для тонизирования сердечно-сосудистой деятельности.
Отдельно следует описать симптомы хронической гипоксии головного мозга к которым относятся:
Повышенная утомляемость.
Чрезмерная раздражительность.
Эмоциональная несдержанность.
Снижение интеллекта.
Нарушения эмоционально-волевой сферы.
Ухудшение памяти и внимания.
Плохое настроение.
Повышенная плаксивость.
Апатия.
Чаще всего люди становятся безучастными ко всему происходящему, реже они благодушны и находятся в эйфории.
Часто человек испытывает головные боли, головокружения.
Возможны периодические приступы тошноты.
Ночной отдых нарушен, а днем человек испытывает приступы сонливости. Засыпает он с трудом, сон поверхностный, прерывистый. Часто больному снятся кошмарные сновидения. После ночи человек чувствует себя уставшим и не отдохнувшим.
Для хронической гипоксии характерны вегетативные нарушения, среди которых: усиление пульсации в голове, появление шума в ушах, частые эпизоды потемнения в глазах, ощущение прилива жара к голове. Сердцебиение учащается, возможно появление болей в сердце и одышки. Не исключены даже эпизоды потери сознания.
Лечение гипервентиляционного синдрома
Большинство пациентов с гипервентиляционным синдромом считают, что страдают страшным смертельным заболеванием, что лишь усугубляет картину. Поэтому первым этапом лечения заболевания является воздействие на пациента на подсознательном уровне. Изменение отношения больного к состоянию своего здоровья в сочетании с коррекцией нарушений по психогенной линии является первым шагом к выздоровлению.
Первостепенной задачей доктора, занимающегося лечением гипервентиляционной болезни, является демонстрация пациенту полного отсутствия органических изменений, даже несмотря на тяжесть симптомов. Важно доказать истину, что в моменты гипервентиляционного криза умереть попросту невозможно, а также продемонстрировать, как зависит тяжесть протекания кризового состояния заболевания от внутреннего напряжения.
Хорошо зарекомендовала себя дыхательная гимнастика, обучающая дыханию диафрагмой. Она позволяет научиться правильно дышать, соблюдать идеальную пропорцию вдоха и выдоха (1:2). Поначалу такие занятия длятся 3-5 минут, пока организм не привыкнет к ним.
Обособленно стоят психотерапевтические методы лечения гипервентиляционного синдрома. При помощи поведенческой терапии, метода внушения, психоанализа и других способов воздействия на мозг и подсознание, пациенты начинают иначе смотреть на заболевание и степень его тяжести.
Лечение гипервентиляционного синдрома часто осуществляется при помощи обратной биологической связи. Данный метод хорошо зарекомендовал себя в медицинской практике. Его суть заключается в контроле функций организма. В случае с гипервентиляционным синдромом – контроле функции дыхания.
Важно изменить свой образ жизни, а также режим отдыха и труда. Необходимо по возможности исключить ночные рабочие смены и переработки, а сон должен быть полноценным каждый день. Пешие прогулки и размеренные физические нагрузки должны стать обязательными.
Выходные лучше проводить в новой обстановке на природе: рыбалка, отдых в деревне и так далее. Важно стабилизировать психологическую составляющую организма, поэтому необходимо максимально часто заниматься любимым делом, избавиться от стрессовых ситуаций и иметь полноценный отдых.
Комплекс медикаментозного лечения гипервентиляционного синдрома состоит из различных препаратов:
Вегетропные средства: β – адреноблокаторы (Метопролол, Анаприлин), Беллатаминал, Беллоид, Белласпон, Платифиллин;
Препараты, направленные на коррекцию психологических расстройств: транквилизаторы (Грандаксин, Гидазепан, Афобазол, Адаптол и другие), антидепрессанты (Симбалта, Амитриптилин, Серлифт, Прозак, Коаксил и так далее), нейролептики (Ридазин, Эглонил), успокоительные (Корвалол, Персен, Дормиплант, настойка валерианы и другие);
Метаболические препараты (Актовегин, Рибоксин, Милдронат и другие), витамины В (Неуробекс, Мильгамма);
Препараты, понижающие мышечно-нервную возбудимость: средства с магнием (Магне В6), кальцием (Хлорид кальция, Глюконат кальция), витамин D2.
В лечении гипервентиляционного синдрома также используются препараты, необходимые к употреблению во время криза (Анаприлин, Платифиллин). Они позволяют облегчить состояние больного и справиться с симптомами. Помочь преодолеть криз также поможет простой способ: необходимо неотрывно дышать в полиэтиленовый пакет.
Курс медикаментозного лечения гипервентиляционного синдрома, как правило, составляет более 2 месяцев. Однако список препаратов и план лечения должен составляться доктором индивидуально для каждого пациента в зависимости от симптомов, тяжести их протекания, стадии запущенности заболевания, особенностей организма, непереносимости лекарственных средств и так далее.
Гипервентиляционный синдром, безусловно, портит жизнь, существенно снижает ее качество. Несмотря на всю тяжесть симптомов, заболевание не является смертельным. И для успешного выздоровления пациент должен понять эту истину. А чтобы окончательно справиться с заболеванием, необходимо вмешательство опытных специалистов в сфере психологии (психотерапии) и неврологии.
Лечение стеноза чревного ствола
Лечение стеноза бывает консервативным и оперативным. Первый вариант возможен в стадии компенсации и субкомпенсации. Он направлен на купирование симптомов. Если консервативная терапия оказалась неэффективной, пациенту назначают оперативное лечение.
Консервативная терапия
Консервативное лечение не влияет на основную причину болезни. Оно сугубо симптоматическое или направлено на сопутствующие заболевания: ГПОД или желчнокаменную болезнь.
В качестве симптоматического лечения используют различные лекарства:
Следующий важный момент консервативного лечения — щадящая диета. Важно исключить из рациона острую, жирную и жареную пищу. Чтобы снизить нагрузку на желудок, рекомендуется питаться дробно, небольшими порциями. Также важно избегать стрессов и чрезмерной физической нагрузки. Всё это помогает снизить интенсивность боли после еды.
Некоторые клиники в комплексное лечение включают психотерапию и иглорефлексотерапию [16]. У последнего метода лечения нет безоговорочно доказательной базы, но многие практикующие врачи отмечают его эффективность в комплексной терапии.
Если консервативное лечение не помогает, встаёт вопрос о проведении операции.
Оперативное лечение
Чтобы выяснить, нужна ли пациенту операция, врач должен определить клиническую стадию болезни, выраженность симптомов, частоту их появления и оценить результаты обследования: УЗДС или КТ-ангиографии.
Затем нужно выбрать метод оперативного лечения:
Отрытая операция — самый частый способ хирургического лечения. Чтобы добраться до чревного ствола, доктор рассекает брюшную стенку, а затем — давящие на него структуры: срединную дугообразную связку диафрагмы и ткани чревного сплетения.
Эта операция эффективна, но довольно травматична. После вмешательства организм восстанавливается примерно три месяца. Могут образоваться вентральные грыжи, при которых внутренние органы смещаются кнаружи. Иногда стеноз развивался повторно [17].
Лапароскопическая декомпрессия чревного ствола по технике выполнения принципиально не отличается от открытой операции. Разница — в менее травматичном (малоинвазивном) доступе и удобном отображении зоны вмешательства, которая видна всей операционной бригаде.
Боль в ране после такой операции менее выражена, пациент быстрее восстанавливается: в среднем 4–5 дней он находится в стационаре под наблюдением врача, а через 3–4 недели возвращается к обычной жизни и привычным нагрузкам.
Об успешной лапаросокпической декомпрессии чревного ствола первым сообщил американский хирург S. Roayaie в 2000 году [19]. С тех пор эту методику осваивают многие хирурги, но пока она не смогла «вытеснить» открытую декомпрессию. Это связано с техническими трудностями во время операции и приверженности пожилых хирургов к традиционной, более привычной методике.
Реконструктивные операции рекомендуются при выраженных изменениях, которые не позволяют освободить чревный ствол от сдавливающих тканей. Они выполняются сосудистыми хирургами в специализированных центрах. Врачи делают пластику чревного ствола или заменяют его трансплантатом — искусственным или естественным, т. е. другим сосудом. Эти операции выполняются открытым способом и переносятся пациентом так же, как и открытая декомпрессия чревного ствола.
Эндоваскулярная операция рекомендуется пациентам старше 60 лет, артерии которых сужены атеросклеротическими бляшками. Чревный ствол расширяют с помощью баллонного дилататора или стента [18]. Оба варианта можно выполнить только после предварительной хирургической декомпрессии [12].
Хотя эндоваскулярные операции являются самым малоинвазивным способом лечения, они сопровождаются определёнными рисками: деформацией, переломом, миграцией стентов или тромбозом стентированной артерии.
Гибридное (комбинированное) лечение проводится, если чревный ствол сужен как изнутри, так и снаружи. Оно заключается в одномоментном или поэтапном выполнении двух методов лечения: декомпрессии чревного ствола и установки стента [18].
После эндоваскулярных и реконструктивных операций нужно наблюдаться у сосудистого хирурга и постоянно принимать препараты, разжижающие кровь. Схемы приёма зависят от проведённой операции. Эти обязательные меры помогут избежать повторного стеноза.
Оперативное лечение
Чтобы выяснить, нужна ли пациенту операция, врач должен определить клиническую стадию болезни, выраженность симптомов, частоту их появления и оценить результаты обследования: УЗДС или КТ-ангиографии.
Затем нужно выбрать метод оперативного лечения:
Отрытая операция — самый частый способ хирургического лечения. Чтобы добраться до чревного ствола, доктор рассекает брюшную стенку, а затем — давящие на него структуры: срединную дугообразную связку диафрагмы и ткани чревного сплетения.
Эта операция эффективна, но довольно травматична. После вмешательства организм восстанавливается примерно три месяца. Могут образоваться вентральные грыжи, при которых внутренние органы смещаются кнаружи. Иногда стеноз развивался повторно [17].
Лапароскопическая декомпрессия чревного ствола по технике выполнения принципиально не отличается от открытой операции. Разница — в менее травматичном (малоинвазивном) доступе и удобном отображении зоны вмешательства, которая видна всей операционной бригаде.
Боль в ране после такой операции менее выражена, пациент быстрее восстанавливается: в среднем 4–5 дней он находится в стационаре под наблюдением врача, а через 3–4 недели возвращается к обычной жизни и привычным нагрузкам.
Об успешной лапаросокпической декомпрессии чревного ствола первым сообщил американский хирург S. Roayaie в 2000 году [19]. С тех пор эту методику осваивают многие хирурги, но пока она не смогла «вытеснить» открытую декомпрессию.
Реконструктивные операции рекомендуются при выраженных изменениях, которые не позволяют освободить чревный ствол от сдавливающих тканей. Они выполняются сосудистыми хирургами в специализированных центрах. Врачи делают пластику чревного ствола или заменяют его трансплантатом — искусственным или естественным, т. е. другим сосудом.
Эндоваскулярная операция рекомендуется пациентам старше 60 лет, артерии которых сужены атеросклеротическими бляшками. Чревный ствол расширяют с помощью баллонного дилататора или стента [18]. Оба варианта можно выполнить только после предварительной хирургической декомпрессии [12].
Хотя эндоваскулярные операции являются самым малоинвазивным способом лечения, они сопровождаются определёнными рисками: деформацией, переломом, миграцией стентов или тромбозом стентированной артерии.
Гибридное (комбинированное) лечение проводится, если чревный ствол сужен как изнутри, так и снаружи. Оно заключается в одномоментном или поэтапном выполнении двух методов лечения: декомпрессии чревного ствола и установки стента [18].
После эндоваскулярных и реконструктивных операций нужно наблюдаться у сосудистого хирурга и постоянно принимать препараты, разжижающие кровь. Схемы приёма зависят от проведённой операции. Эти обязательные меры помогут избежать повторного стеноза.
Приступы удушья — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Приступы удушья: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Удушье, или асфиксия, – мучительное, жизнеугрожающее, патологическое состояние, которое характеризуется нехваткой кислорода и накоплением углекислого газа в тканях.
Удушье является крайней степенью одышки, когда человек ощущает внезапную нехватку воздуха, учащение сердцебиения и страх.
Удушье является симптомом тяжелых заболеваний и состояний, для которых характерно нарушение проходимости дыхательных путей, наблюдается при некоторых патологиях сердечно-сосудистой, костно-мышечной и нервной системы.
Разновидности удушья
По механизму возникновения и развития выделяют следующие виды асфиксии:
- механическая асфиксия – это удушье, возникающее вследствие ограничения или прекращения притока воздуха в дыхательные пути при их сужении (например, из-за отека подсвязочного пространства при развитии ложного крупа у детей), обтурации (или иначе закупорке) дыхательных путей и их сдавлении (например, при опухолях).
- травматическая асфиксия – это удушье, возникающее из-за сильного сдавления грудной клетки. Часто происходит во время дорожно-транспортных происшествий.
- токсическая асфиксия – удушье, которое развивается в результате угнетения дыхательного центра, паралича дыхательной мускулатуры (диафрагмы) или при нарушении транспортной функции крови (при отравлении угарном газом).
Возможные причины удушья
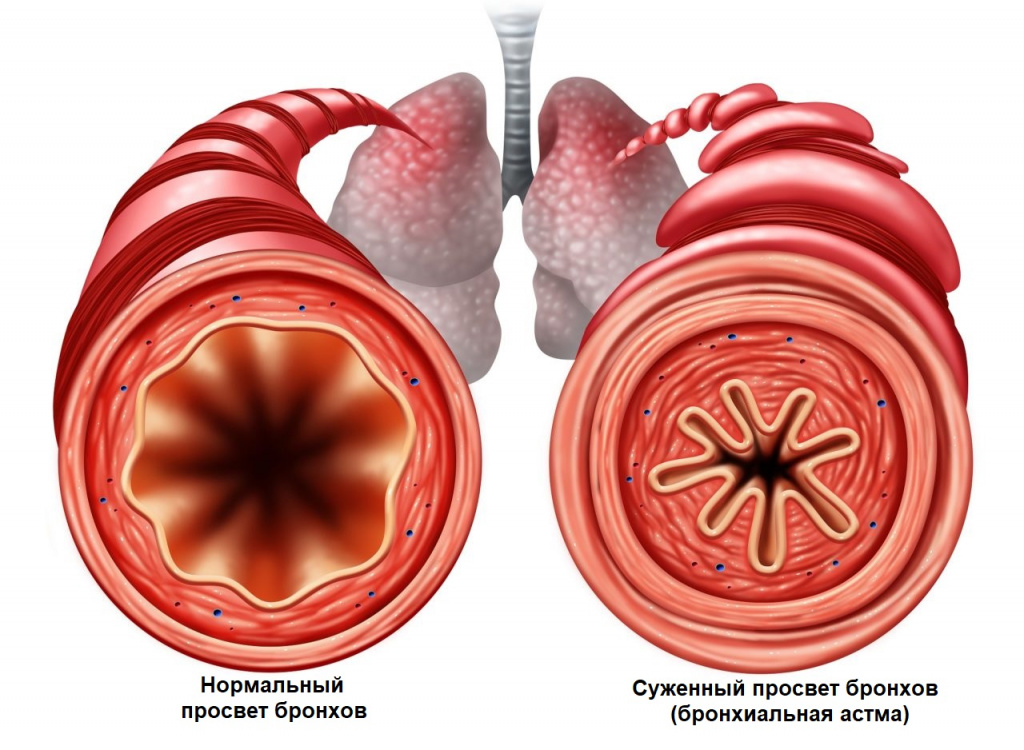
При развитии бронхиальной обструкции (уменьшении диаметра мелких бронхов вследствие спазма или отека) приступ развивается внезапно, может сопровождаться предвестниками: чувством давления за грудиной, беспокойством, а также кожным зудом.
Приступы бронхиальной астмы часто возникают после контакта с аллергеном, при острых респираторных заболеваниях.
Удушье постепенно нарастает, и человеку становится тяжело дышать, увеличивается частота дыхания, выдох удлиняется. Состояние несколько облегчает принятие специфической позы: сидя или стоя, упершись руками в стол, кровать или в подоконник. Так восстанавливается дыхание за счет вовлечения вспомогательной дыхательной мускулатуры. Приступ удушья может сопровождаться выраженными хрипами, которые слышны на расстоянии, цианозом (цвет кожи принимает синеватый оттенок) и набуханием вен. Продолжительность приступа может варьироваться от нескольких минут до нескольких часов. По окончании приступа появляется кашель с последующим отхождением бесцветной мокроты.
Удушье может быть проявлением развивающегося отека легких при болезнях сердечно-сосудистой системы. Образуется застой в кровеносной системе легких из-за снижения насосной функции сердца, поэтому ткань легких пропитывается жидкой частью крови. Скопившаяся жидкость попадает в дыхательные пути, затрудняет движение воздуха, вызывая удушье, и выходит в виде розовой пены.
Отек легких часто является следствием инфаркта миокарда.
Причиной удушья у детей часто становится попадание инородного тела в верхние дыхательные пути. Это случается из-за невнимательности и спешки при приеме пищи, смехе, кашле и чихании во время еды. Дети, оставленные без присмотра, могут проглотить мелкие игрушки или их части. У взрослых инородные тела нередко попадают в дыхательные пути при алкогольном опьянении. Для пожилых людей опасность представляют зубные протезы.
Удушье у детей может стать следствием развития ложного крупа. Из-за воспаления слизистой оболочки гортань отекает и просвет дыхательных путей значительно сужается. Сопутствующими симптомами являются лающий кашель, осиплость, грубый голос, небольшой подъем температуры тела и участие вспомогательной мускулатуры в процессе дыхания.
При термическом или химическом ожоге дыхательных путей возникает рефлекторный спазм (сужение) бронхов, вследствие чего человек не может сделать полноценный вдох.
Заболевания, при которых могут наблюдаться приступы удушья
Основной группой заболеваний, при которых возникают приступы удушья, являются болезни системы органов дыхания:
- бронхиальная астма,
- хроническая обструктивная болезнь легких (ХОБЛ),
- пневмоторакс (попадание воздуха в плевральную полость, вследствие чего легкое сжимается),
- опухоли органов средостения и дыхательных путей (гортани, трахеи, бронхов),
- острый стенозирующий ларинготрахеит, или ложный круп (характерен для детского дошкольного возраста),
- эпиглоттит (воспалительное заболевание надгортанника),
- рак легкого.
Среди других причин удушья выделяют следующие:
- тромбоэмболия легочной артерии (закупорка тромботическими массами сосуда, по которому кровь попадает в легкие. Тромбы чаще всего образуются в венах нижних конечностей, а когда отрываются, попадают в легочную артерию);
- отек легкого;
- черепно-мозговая травма;
- отек Квинке (аллергическая реакция);
- ожоги верхних дыхательных путей;
- эпилепсия;
- передозировка некоторых лекарственных и наркотических средств;
- панические атаки.
К каким врачам обращаться при возникновении приступов удушья
Прежде всего, в момент приступа удушья необходимо вызвать скорую медицинскую помощь.
Подбор основного лечения для профилактики дальнейших эпизодов удушья и одышки осуществляет
врач-терапевт
или
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация узких специалистов, например,
кардиолога
, пульмонолога, врача-эндоскописта, аллерголога, токсиколога,
невролога
.
Диагностика и обследования при приступах удушья
В зависимости от сопутствующих симптомов могут быть назначены следующие обследования:
- клинический анализ крови;
Необходимо вызвать бригаду скорой медицинской помощи. Далее следует открыть окна и обеспечить больному приток свежего воздуха.
Если человек в момент начала приступа находился на улице и приступ начался из-за аллергической реакции (например, на пыльцу растений), нужно покинуть это место или перейти в помещение. Следует расстегнуть или снять стесняющую одежду (галстук, рубашку, бюстгальтер) — ничто не должно мешать процессу дыхания. По возможности необходимо, чтобы человек сел, уперся руками в сиденье или другой стул, постарался глубоко дышать. Если лечащим врачом было прописано лечение, следует использовать необходимые медикаменты.
Если пострадавший находится в бессознательном состоянии, следует повернуть его набок во избежание западения языка и аспирации рвотных масс.
При попадании инородного тела в дыхательные пути выполняется прием Геймлиха: нужно обхватить пострадавшего сзади и надавливать на область желудка кулаком. Вторую руку положить на кулак и сильно надавить снизу вверх (под грудную клетку).
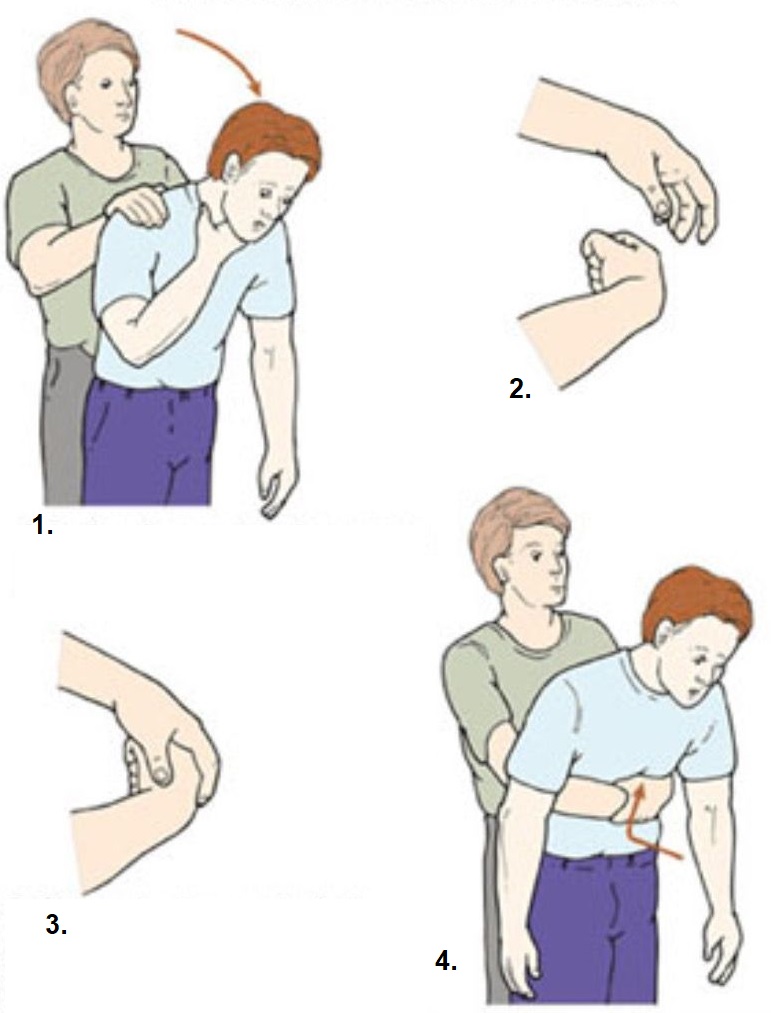 Прием Геймлиха
Прием Геймлиха
Если после принятых мер застрявший предмет не вышел, пострадавший потерял сознание, переходят к проведению сердечно-легочной реанимации до приезда скорой помощи. Компрессии могут способствовать выходу инородного тела, поэтому следует регулярно проверять ротовую полость.
Если ребенок подавился едой или мелким предметом и не может сделать вдох и откашляться самостоятельно, нужно положить ребенка на живот на свою руку, голова при этом должна находиться ниже туловища, и ребром ладони сделать пять похлопываний между лопатками. Важно придерживать голову ладонью для профилактики травм шеи.
 Помощь ребенку
Помощь ребенку
Второй вариант оказания помощи –взять ребенка за ножки, опустить вниз головой и похлопать между лопатками. Все производимые похлопывания должны быть не сильными, но резкими.
При приступе удушья важно не паниковать, быстро вызвать бригаду скорой помощи и эффективно оказать первую помощь.
Лечение приступов удушья
Удушье является симптомом многих заболеваний и состояний, поэтому в зависимости от причины его появления подходы к лечению существенно отличаются друг от друга.
Самостоятельный подбор медикаментов недопустим и опасен для здоровья.
При выявлении в ходе обследования тех или иных заболеваний специалист назначает соответствующее лечение. Так, при развитии отека легкого больного госпитализируют и проводят комплексное лечение, направленное на устранение причины возникновения отека и восстановление функций дыхания и кровообращения.
Для лечения бронхиальной астмы используется ступенчатая схема терапии, которая включает применение препаратов неотложной помощи – ингаляционных бета-адреномиметиков короткого действия, глюкокортикостероидов, а также препаратов основной (базовой) терапии – глюкокортикостероидов, бета-адреномиметиков длительного действия, м-холиноблокаторов. Схема лечения подбирается индивидуально врачом.
Для лечения ХОБЛ используют бронхорасширяющие препараты различных групп короткого и длительного действия.
Для лечения острого стенозирующего ларинготрахеита (ложного крупа) используются ингаляции глюкокортикостероидов.
При попадании инородного тела в дыхательные пути необходимо обратиться за медицинской помощью для его извлечения с помощью специальных методик и инструментов.
Источники:
- Думанский Ю.В., Кабанова Н.В. и соавт. Заболевания и поражения системы дыхания. Медицина неотложных состояний, журнал. № 3(42), 2022. С. 135-145.
- Клинические рекомендации «Бронхиальная астма». Разраб.: Российское респираторное общество, Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России. –2021.
- Клинические рекомендации «Хроническая обструктивная болезнь легких». Разраб.: Российское респираторное общество. – 2021.
- Клинические рекомендации «Острый обструктивный ларингит [круп] и эпиглоттит. Разраб.: Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Национальная медицинская ассоциация оториноларингологов. – 2021.
Причины
Боль в груди при заболеваниях сердца
Боль в груди является характерным симптомом для заболеваний сердца. Она наблюдается, в частности, при:
- ишемической болезни сердца (вызывается недостаточным поступлением кислорода в сердечную мышцу). Наиболее распространённой формой ИБС является стенокардия, проявляющаяся в виде дискомфорта, чувства тяжести или сдавливающей боли за грудиной и слева от неё. Приступ боли, как правило, провоцируется физической нагрузкой или эмоциональным напряжением. Продолжительность приступа обычно составляет от нескольких минут до получаса. Облегчение наступает после приема нитроглицерина. Боль может сопровождаться одышкой, отдавать в левую руку, под лопатку, левую половину нижней челюсти;
- остром инфаркте миокарда. Инфаркт миокарда также является формой ишемической болезни сердца, требующей немедленной медицинской помощи. Боль при инфаркте миокарда очень интенсивная, носит сжимающий давящий или распирающий характер. Наблюдается за грудиной и слева от неё, может иррадиировать в левую руку, под лопатку, в левую часть шеи и нижней челюсти. Боль сопровождается одышкой, страхом смерти, слабостью, может выступать холодный пот. Боль продолжается более 15-30 минут (т.е. дольше, чем при приступе стенокардии) и не снимается нитроглицерином. При подозрении на инфаркт миокарда следует немедленно вызвать скорую помощь;
- перикардите (воспалении наружной оболочки сердца – перикарда). В этом случае боль может быть постоянной или периодической. Локализуется, как правило, за грудиной. Боль усиливается в положении лёжа, и уменьшается, если наклониться вперёд;
- миокардите (воспалении сердечной мышцы). Миокардит возникает чаще всего как осложнение инфекционного заболевания. При миокардите боль в груди сочетается с повышенной температурой и одышкой;
- пролапсе митрального клапана. В большинстве случаев это заболевание протекает бессимптомно, однако иногда наблюдаются боли в левой половине груди, которые могут сопровождаться чувством нехватки воздуха, ощущением частого или наоборот замедленного сердцебиения, головокружениями и обмороками.
Боль в груди при заболеваниях органов дыхания
Боль в груди может наблюдаться при таких заболеваниях, как:
- плеврит (воспаление оболочки легкого – плевры). В случае плеврита боль, как правило, острая, односторонняя. Усиливается при глубоком вдохе, смехе, движении. Характерно усиление боли при наклоне в здоровую сторону. Боль уменьшается, если лечь на тот бок, где болит. Боль в груди сочетается с другими симптомами – повышением температуры, ознобом, слабостью, кашлем;
- пневмония (воспаление легких). Боль в груди при пневмонии является сопутствующим симптомом, возникающим на фоне кашля и повышенной температуры тела. Боль, как правило, односторонняя – соответствует стороне, на которой развивается воспаление. Характер боли – острый или ноющий;
- бронхит;
- трахеит;
- туберкулёз лёгких;
- рак лёгких.
Боль в груди при заболеваниях пищевого тракта
Боль в области грудной клетки могут вызывать такие заболевания, как:
- язва желудка. При язве желудка боль обычно характеризуется как «жгучая». Локализуется она в подложечной области, может отдавать в левую половину грудной клетки. Возникает после приёма пищи;
- гастроэзофагеальная рефлюксная болезнь (забрасывание содержимого желудка обратно в пищевод). Кислое или щелочное содержимое раздражает слизистую пищевода, вызывая вздутие и сильную боль в подложечной области и левой половине грудной клетки. Спровоцировать приступ может чрезмерная еда на ночь, крепкий кофе, злоупотребление алкоголем. Кроме боли в груди могут наблюдаться изжога и отрыжка;
- грыжа пищеводного отверстия диафрагмы. В большинстве случаев заболевание протекает бессимптомно. В некоторых случаях могут наблюдаться ноющие или жгучие боли за грудиной и в подложечной области. Боль возникает, как правило, после еды в горизонтальном положении. Может сопровождаться икотой, изжогой, отрыжкой, иногда – рвотой (у тучных женщин).
Причины невозможности сделать вдох «полной грудью»
При возникновении симптома после физической нагрузки внимание врача не требуется. Трудно вдохнуть полной грудью при частых стрессовых ситуациях, которые провоцируют прогрессирование других патологий. Существует несколько заболеваний и факторов, способных спровоцировать нарушение дыхания:
- гипервентиляция легких, возникает паника, невозможность сделать полный вдох при выбросе адреналина. Больному тяжело дышать при большом количестве воздуха в легких. Поверхностное дыхание приводит к нарушению пропорции углекислого газа и кислорода в кровеносной системе. В тяжелых случаях возможна потеря сознания;
- невроз дыхательного характера, синдром развивается при нервных расстройствах. Человек пугается симптома, зацикливается на нем. Больной периодически проверяет себя на правильность дыхания. Невротик замечает малейшие изменения, которые провоцируют паническую атаку. У больного повышается риск развития депрессивного синдрома;
- остеохондроз грудного отдела, кроме невозможности сделать полный вдох сопровождается болезненными ощущениями. Характеризуется одышкой и храпом во время сна. Нарушается сон, больной часто просыпается ночью без видимых причин, сопровождается скованностью движений нижних конечностей и головными болями;
- сердечная недостаточность;
- пневмония, сопровождается выделением мокроты с гнойными или кровяными примесями, усиленной работой потовых желез, повышенной температурой тела, хрипами;
- туберкулез, подразумевает уменьшение массы, быструю утомляемость, кровохарканье;
- заболевания дыхательных путей;
- стенокардия, сопровождается бледностью кожных покровов лица, холодным потом, симптоматика исчезает после употребления лекарств для сердца;
- тромбоэмболия легочного артериального канала, сопровождается уменьшением давления, посинением кожных покровов, повышенной температурой;
- новообразования злокачественного характера в области груди и головного мозга, сопровождаются уменьшением массы тела, увеличением лимфатических узлов, повышением температуры;
- повышенная чувствительность к изменению концентрации углекислого газа в кровеносной системе;
- длительный прием лекарственных препаратов, кроме затрудненного дыхания сопровождается невротической икотой;
- токсичные вещества, злоупотребление спиртными напитками, курение, наркотики;
- пароксизмальная тахикардия, подразумевает нарушение работы сердечной системы, характеризуется ухудшением кровоснабжения, учащением пульса;
- воспалительный процесс мелких артериальных каналов, поражающий сосуды легких. Заболевание нарушает кровоток, сопровождается повышенной температурой тела, болями в области желудочно-кишечного тракта;
- пневмотракс, подразумевает повреждение ткани легких, воздух проникает в полость груди;
- инфекционные заболевания легких;
- заболевание желудочно-кишечного тракта;
- нарушения психического характера;
- заболевания крови, из-за нехватки эритроцитов кислород не поступает в достаточном количестве к тканям, больному не хватает воздуха.

