- Что делать при сильной одышке?
- Одышка после коронавируса: как долго длится, что делать, если не хватает воздуха, как лечить
- Действие марихуаны на женский организм
- Инспираторная одышка
- Лечение гипервентиляционного синдрома
- Методы терапии
- Насколько опасна марихуана для будущих мам?
- Одышка при бронхите
- Одышка при сердечной недостаточности лечение
- Одышка при ходьбе причины
- Приступы удушья — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
- Симптомы дн у детей
- Острая дн
- Степени дн
- Хроническая дн
- Симптомы зависимости от каннабиса
- Экспираторная одышка
- Этапы зависимости от гашиша
Что делать при сильной одышке?

Менее полезна данная процедура для пациентов с дефектами диффузии кислорода в альвеолярных артериях.
Наиболее эффективным компонентом легочной реабилитации являются специальные дыхательные упражнения.
Рекомендации, которые следует придерживаться при сильной одышке:
- При серьезных проблемах с дыханием лучше спать с поднятой спинкой кровати. Это поможет легким расширяться и будет способствовать дренажу выделений.
- В положении сидя, наклонитесь вперед на локтях. Это также поможет легким расшириться и облегчит дыхание.
- Чтобы уменьшить беспокойство, можно использовать техники релаксации (делайте медленные, ровные, глубокие вдохи и старайтесь сосредоточиться на приятных вещах).
- Принимайте лекарственные препараты строго по назначению врача.
- При появлении побочных эффектов при приеме лекарств, особенно если они тяжелые, сообщите лечащему врачу или членам бригады скорой помощи.
- Используйте дыхание через сжатые губы, когда чувствуете одышку. Вдохните через нос и очень медленно выдохните через рот, слегка поджав губы. Выдох должен длиться вдвое дольше, чем вдох.<
- При появлении внезапных проблем с дыханием следует открыть окно, перейти в другую комнату, где меньше людей или выйти на улицу.
- Никотин и другие химические вещества в сигаретах могут усугубить одышку. Электронные сигареты также содержат никотин.
- Холодный воздух и использование вентиляторов, обдувающих лицо воздухом, могут значительно улучшить одышку. Показано, что дополнительный кислород полезен только у пациентов с гипоксией.
Простые, но эффективные рекомендации помогают улучшить состояние при одышке. Дополнительные меры направлены на снижение беспокойства и обеспечение повышенного чувства контроля.
Причин появления одышки огромное количество. Определить самостоятельно, является ли она симптомом серьезного заболевания, невозможно. Только высококвалифицированный специалист может установить, болезнь какого органа вызвала патологию, и назначить соответствующее обследование. Записывайтесь на консультацию к врачу, чтобы установить причину недомогания.
Записаться на прием
Одышка после коронавируса: как долго длится, что делать, если не хватает воздуха, как лечить
Может быть, не совсем уместно использовать слово «естественная». У одышки всегда есть причины, она связана с какими-то проблемами. Либо человек двигается в слишком высоком темпе, чаще делает вдохи и выдыхает, чтобы ткани насыщались кислородом. Либо есть какие-то болезни или нарушения, например, избыточная масса тела. Тогда тоже возможно затрудненное дыхание.
Одышка после коронавируса имеет свои особенные симптомы, по которым ее несложно распознать – понять, что это именно осложнение «короны».
Первое, что наводит на мысль о возникновении постковидного проявления – сама болезнь. То есть, если человек был заражен COVID-19, а потом ему стало трудно дышать, то, вероятнее всего, развилось осложнение. Типичные проявления симптома, о котором идет речь:
- Наблюдается учащенное дыхание. Пациент буквально хватает ртом воздух, не может сделать глубокий вдох. И такая ситуация сохраняется довольно долго – до нескольких месяцев. Вдохи и выдохи при постковидной одышке частые – в среднем, двадцать два раза в минуту. Если взрослый человек занимается какой-то активностью, то показатель увеличивается до 30 и выше. То есть, приходится делать до трех десятков вдохов и выдохов. Это соответствует пневмонии средней степени тяжести.
- Возникает серьезный воспалительный процесс, появляется боль в груди, может быть чувство, будто кто-то душит.
- Проблемы с дыханием после коронавируса часто сопровождаются сильным жестким кашлем. Его иногда называют непродуктивным. Мокрота не выходит, кашель сухой.
- Может подняться температура, которая держится несколько дней.
- В легких пациента есть хрипы, свисты и тому подобное. Такая картина может говорить о возникновении бронхита, астмы, вторичной бактериальной инфекции, разных форм ОРВИ.
Проблемы с дыханием после такого заболевания как coronavirus могут проявляться даже в состоянии покоя. Пациент неспособен сделать глубокий вдох. Возникает задышка. Но это внешнее проявление. Самое опасное, что причина затруднений с дыханием после ковида в том, что легкие не могут захватить достаточное количество кислорода, клетки не насыщаются им, что ведет к быстрой утомляемости и прочим проблемам.
Одышка, тяжелое дыхание – это все временные явления. Организм таким образом пытается избавиться от нехватки кислорода, старается нормально функционировать. Но на восстановление нужно время. Требуется помощь специалиста, способного справиться с последствиями вируса, ведь сам по себе симптом не проходит.
Еще один признак проблемы – падение сатурации. Норма – до 95%. Если ниже, необходима помощь специалиста. Для восстановления уровня используется концентратор.
Нехватку кислорода можно определить по следующим признакам:
- чувство сдавливания в грудном отделе – человек начинает задыхаться;
- учащенные вдохи и выдохи, возможны головокружения;
- тяжесть при попытке набрать побольше кислорода в легкие;
- поверхностные дыхательные движения.
В любом случае, если человек переболел короновирусной инфекцией, возможно, прошел даже через реанимацию, то последующую одышку нужно связывать именно с ковидом, а не с чем-то другим.
Действие марихуаны на женский организм
В результате перорального использования или курения марихуаны легкий пьянящий эффект развивается в течение нескольких минут. Специфическая активность психики достигает своего пика через полчаса. Состояние наркотического опьянения сохраняется довольно долго — до трех-четырех часов.
Выкурив самодельную сигарету, беременная может отмечать у себя резкое повышение или понижение артериального давления. Из-за этого возможна кратковременная потеря сознания, обморок. Падая, женщина получает травмы. Это негативно сказывается на протекании беременности, может привести к самопроизвольному аборту.
Эффекты, обеспечиваемые «косяком», следующие:
- чувство эйфории, расслабления;
- улучшение настроения;
- смех по непонятным причинам;
- повышение эмоциональной и физической активности;
- пересыхание слизистых оболочек полости рта;
- измененное восприятие действительности, галлюцинации;
- повышение либидо;
- увеличение аппетита.
При этом то, какой именно эффект получит наркоманка, зависит от того, что она рассчитывает испытать. Например, если женщина находится в состоянии депрессии, грустит, то наркотик может не улучшить ее настроение, а напротив, обусловить появление сильного страха, чувства тревоги, суицидальных мыслей.
Описывая влияние марихуаны на беременность, нельзя не сказать про гиперестезию. Это эффект, при котором все кажется лучше, красивее и интереснее, чем оно есть на самом деле. Так, больная воспринимает любую музыку, как невероятно красивую, привычную еду ест так, будто бы у нее в руках дорогой деликатес.
Даже тексты книг приобретают иной смысл. Этим объясняется, почему марихуану так часто курят художники, музыканты — она помогает им видеть мир другими глазами, творить.Гепатит, бронхит, отказ почек, ухудшение деятельности печени — все это тоже последствия курения марихуаны.
Инспираторная одышка
Одышка представляет собой защитную реакцию организма, направленную на нормализацию газового состава крови. По определению клиницистов и патофизиологов одышка – это состояние, которое характеризуется тяжёлым субъективным ощущением недостаточности воздуха на фоне нарушения частоты, ритма, глубины
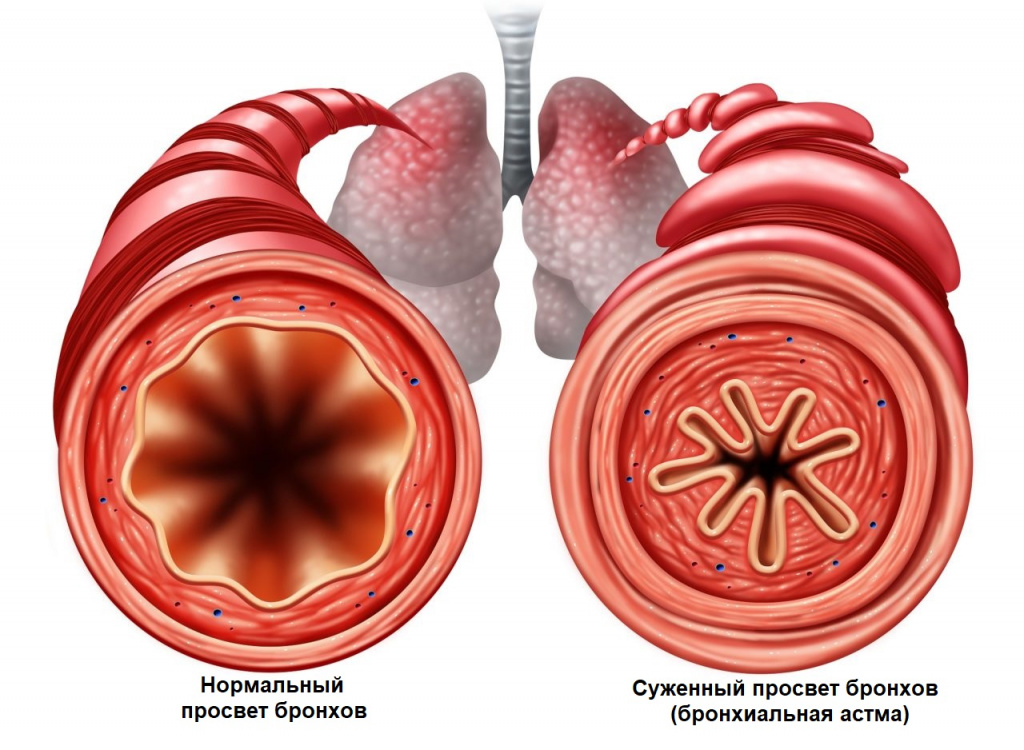
По характеру и форме нарушения внешнего дыхания одышка бывает инспираторной, экспираторной и смешанной. При наличии инспираторной одышки увеличивается продолжительность фазы вдоха по отношению к выдоху. Экспираторная одышка характеризуется преобладанием выдоха над вдохом. При смешанной одышке на фоне удлинённого вдоха еще более удлиняется выдох.
Развитие инспираторной, экспираторной и смешанной одышек обеспечивается за счёт рефлекса Геринга-Брейера. В его формировании важная роль отводится высокочувствительным, низкопороговым механорецепторам растяжения альвеол. Импульсы этих рецепторов направляются по альфа-волокнам блуждающего нерва в ретикулярную формацию ствола мозга и дыхательный центр продолговатого мозга, а затем по нервным путям, которые идут от центра, к дыхательным мышцам.
Рефлекторные влияния с барорецепторов аорты и каротидных синусов включаются в механизм развития одышки при кровопотере, коллапсе, шоке, коллапсе. При артериальном давлении ниже 70 мм рт. ст. уменьшается поток импульсов, которые тормозят центр вдоха.
Если в крови снижается напряжение кислорода, увеличивается концентрация углекислого газа или возрастает уровень ионов водорода, усиливается поток импульсов с центральных и периферических хеморецепторов в бульбарный дыхательный центр, активируется вдох, развивается инспираторная одышка.
Различают пять степеней тяжести инспираторной одышки:
- Нулевая – одышка в покое отсутствует, возникает после физических нагрузок;
- Лёгкая – инспираторная одышка возникает после подъёма на лестницу или быстрой ходьбы;
- Средняя – вдох затруднён при обычной ходьбе, что заставляет человека замедлить движение, делать остановки, чтобы отдохнуть;
- Тяжёлая – человек не может пройти без остановки более 100 м;
- Очень тяжелая – беспокоит пациента в состоянии физического и эмоционального покоя.
Основным признаком инспираторной одышки является затруднении с дыханием во время вдоха. Человек иногда слышит свист и хрипы при дыхании.
Пульмонологи проводят общий осмотр пациентов, которых беспокоит инспираторная одышка, подсчитывают частоту дыхательных движений и сердечных сокращений, измеряют артериальное давление. Во время физикального обследования проводят пальпацию и перкуссию грудной клетки, определяют нижние границы и экскурсию лёгких.
Лечение пациентов с инспираторной одышкой направлено на устранение основного заболевания, которое привело к её развитию. При наличии у пациента вязкой мокроты, которая затрудняет акт вдоха, врачи назначают ингаляции с лекарственными средствами, расширяющими бронхи и снимающими бронхоспазм, разжижающие мокроту.
При возникновении выраженной инспираторной одышки необходимо успокоить больного, обеспечить доступ чистого воздуха (открыть форточку, развязать галстук, расстегнуть воротник, снять стесняющую дыхательные движения одежду). Пациенту предлагают присесть. При улучшении самочувствия можно выпить стакан тёплого чая с мёдом.
Лечение гипервентиляционного синдрома
Большинство пациентов с гипервентиляционным синдромом считают, что страдают страшным смертельным заболеванием, что лишь усугубляет картину. Поэтому первым этапом лечения заболевания является воздействие на пациента на подсознательном уровне. Изменение отношения больного к состоянию своего здоровья в сочетании с коррекцией нарушений по психогенной линии является первым шагом к выздоровлению.
Первостепенной задачей доктора, занимающегося лечением гипервентиляционной болезни, является демонстрация пациенту полного отсутствия органических изменений, даже несмотря на тяжесть симптомов. Важно доказать истину, что в моменты гипервентиляционного криза умереть попросту невозможно, а также продемонстрировать, как зависит тяжесть протекания кризового состояния заболевания от внутреннего напряжения.
Хорошо зарекомендовала себя дыхательная гимнастика, обучающая дыханию диафрагмой. Она позволяет научиться правильно дышать, соблюдать идеальную пропорцию вдоха и выдоха (1:2). Поначалу такие занятия длятся 3-5 минут, пока организм не привыкнет к ним.
Обособленно стоят психотерапевтические методы лечения гипервентиляционного синдрома. При помощи поведенческой терапии, метода внушения, психоанализа и других способов воздействия на мозг и подсознание, пациенты начинают иначе смотреть на заболевание и степень его тяжести.
Лечение гипервентиляционного синдрома часто осуществляется при помощи обратной биологической связи. Данный метод хорошо зарекомендовал себя в медицинской практике. Его суть заключается в контроле функций организма. В случае с гипервентиляционным синдромом – контроле функции дыхания.
Важно изменить свой образ жизни, а также режим отдыха и труда. Необходимо по возможности исключить ночные рабочие смены и переработки, а сон должен быть полноценным каждый день. Пешие прогулки и размеренные физические нагрузки должны стать обязательными.
Выходные лучше проводить в новой обстановке на природе: рыбалка, отдых в деревне и так далее. Важно стабилизировать психологическую составляющую организма, поэтому необходимо максимально часто заниматься любимым делом, избавиться от стрессовых ситуаций и иметь полноценный отдых.
Комплекс медикаментозного лечения гипервентиляционного синдрома состоит из различных препаратов:
Вегетропные средства: β – адреноблокаторы (Метопролол, Анаприлин), Беллатаминал, Беллоид, Белласпон, Платифиллин;
Препараты, направленные на коррекцию психологических расстройств: транквилизаторы (Грандаксин, Гидазепан, Афобазол, Адаптол и другие), антидепрессанты (Симбалта, Амитриптилин, Серлифт, Прозак, Коаксил и так далее), нейролептики (Ридазин, Эглонил), успокоительные (Корвалол, Персен, Дормиплант, настойка валерианы и другие);
Метаболические препараты (Актовегин, Рибоксин, Милдронат и другие), витамины В (Неуробекс, Мильгамма);
Препараты, понижающие мышечно-нервную возбудимость: средства с магнием (Магне В6), кальцием (Хлорид кальция, Глюконат кальция), витамин D2.
В лечении гипервентиляционного синдрома также используются препараты, необходимые к употреблению во время криза (Анаприлин, Платифиллин). Они позволяют облегчить состояние больного и справиться с симптомами. Помочь преодолеть криз также поможет простой способ: необходимо неотрывно дышать в полиэтиленовый пакет.
Курс медикаментозного лечения гипервентиляционного синдрома, как правило, составляет более 2 месяцев. Однако список препаратов и план лечения должен составляться доктором индивидуально для каждого пациента в зависимости от симптомов, тяжести их протекания, стадии запущенности заболевания, особенностей организма, непереносимости лекарственных средств и так далее.
Гипервентиляционный синдром, безусловно, портит жизнь, существенно снижает ее качество. Несмотря на всю тяжесть симптомов, заболевание не является смертельным. И для успешного выздоровления пациент должен понять эту истину. А чтобы окончательно справиться с заболеванием, необходимо вмешательство опытных специалистов в сфере психологии (психотерапии) и неврологии.
Методы терапии
Порой для устранения признаков кислородного голодания достаточно выйти на свежий воздух или проветрить помещение. Но если причиной патологии являются более серьезные факторы, такие как заболевания внутренних органов или отравление, применяются серьезные методы лечения.
Популярные методы борьбы с кислородной недостаточностью:
- Медикаментозное лечение. После диагностики врач назначает ряд препаратов, способствующих восстановлению газообмена в организме, компенсации нехватки кислорода, торможению процессов окисления. Кроме этого применяется симптоматическая терапия для борьбы с причиной патологии, например, снятие интоксикации, устранение спазмов сосудов или дыхательных путей.
- Немедикаментозная терапия. По решению врача применяется искусственная вентиляция легких, гипербарическая оксигенация, переливание крови, ЛФК и пр.
- Хирургическое вмешательство. Чаще всего в данном случае проводится интубация трахеи и трахеотомия.
Для обеспечения организма жизненно необходимым элементом успешно применяется оксигенотерапия. Для ее проведения используется кислородный аппарат. Он выдает смесь, состоящую из кислорода на 95%. Медицинские кислородные аппараты используют в больницах и санаториях, они могут применяться для длительного лечения или оказания неотложной помощи.
Кроме медицинских аппаратов существуют:
Применение данных устройств позволяет компенсировать гипоксию на фоне сердечной и легочной недостаточности, благодаря чему устраняется одышка, восстанавливается работа сердца, снижается уровень интоксикации. Кислородотерапия применяется в восстановительный период после хирургического вмешательства и перенесенных тяжелых болезней. Кислородные смеси укрепляют иммунитет и ускоряют процесс выздоровления.
В качестве профилактики гипоксии кислородные аппараты могут применяться каждым жителем крупного города, т. к. в городском воздухе уровень кислорода ниже нормы. Синдром хронической усталости, головные боли, раздражительность, слабость, которыми страдают жители городов, могут быть устранены с помощью кислородного аппарата.
Насколько опасна марихуана для будущих мам?
Следует заметить, во многих зарубежных странах курение марихуаны разрешено на законодательном уровне. Из-за этого женщины, которые планируют зачатие ребенка и привыкли «баловаться» травкой, сомневаются в том, стоит ли им отказываться от вредной привычки. Ведь препараты из растения свободно продаются на Западе даже в аптеках. Их также используют, чтобы снизить болевые ощущения у онкологических больных.
Но беременным женщинам нельзя курить вообще. Им противопоказаны практически все лекарственные препараты, не говоря уже о наркотиках. В России марихуана запрещена. Ее распространение и использование карается законом. Любой квалифицированный врач подтвердит негативное влияние марихуаны на беременность. Ее применение способствует развитию:
- Слабоумия и шизофрении у женщины (особенно, если к этим заболеваниям есть генетическая предрасположенность).
- Гастрошизиса у ребенка. Это врожденное заболевание, при котором кишечник младенца выпирает из пупка, то есть находится за пределами его тела.
- Сердечно-сосудистых заболеваний, в том числе сердечной недостаточности — и у мамы, и у малыша.
Основа наркотика — дельта-9-тетрагидроканнабинол. Это вещество с легкостью проходит сквозь плаценту. Попадая в системы жизнеобеспечения плода, оно способствует возникновению опасных для жизни отклонений. В высоких дозах может приводить даже к летальному исходу, выкидышам, преждевременным родам.
Из-за дельта-9-тетрагидроканнабинола часто развивается кислородная недостаточность. Тогда малыш начинает страдать из-за нехватки кислорода, гипоксии. Полноценно развиваться и расти в таких условиях его мозг не может.Доказано, что дети, рожденные от родителей-наркоманов, почти всегда имеют дефицит массы тела. Они отстают в развитии от сверстников, плохо учатся, подвержены импульсивному поведению.
Одышка при бронхите
Хронический бронхит – это хроническое воспалительное заболевание бронхов, которое обусловлено раздражением воздухоносных путей летучими веществами или повреждением вирусно-бактериальными агентами. Болезнь характеризуется морфологической перестройкой слизистой оболочки бронхов, сопровождается повышенной секрецией слизи, нарушением очистительной функции бронхов.
Острый бронхит развивается под воздействием следующих факторов:
- Аллергенов;
- Курения;
- Гипертрофии нёбных и носоглоточных миндалин;
- Нарушения иммунной системы.
Чаще острым бронхитом болеют дети и пожилые люди. В возникновении и развитии хронического бронхита взаимодействуют внешние и внутренние факторы.
Типичные случаи хронического бронхита без обструкции бронхов не сопровождаются одышкой. Она возникает при активном и прогрессирующем воспалительном процессе или длительном течении заболевания.
Для её возникновения воспалительный процесс должен быть либо очень активным и прогрессивно нарастать, либо протекать длительное время (десятки лет). Такие пациенты даже не могут четко отметить время, когда они заболели. Сухой кашель со скудной мокротой, особенно в утреннее время становится для них обычной нормой жизни и не воспринимается за патологию вообще.
Поэтому возникновение одышки при осложнении хронического бронхита дыхательной недостаточностью знаменуется больными как начало болезни. Наиболее характерный такой клинический вариант появления одышки для курильщиков с большим стажем курения и лиц с частыми сезонными обострениями кашля.
При подозрении на острый бронхит врачи проводят комплексное обследование пациентов с помощью следующих методов исследования:
- Клинического анализа крови;
- Рентгенограммы грудной клетки;
- Микроскопии мокроты с окраской мазка по Грамму;
- Цитологического обследования мокроты с обязательным подсчётом клеточных элементов.
Частые бронхиты являются показанием к сдаче анализа на антитела (иммуноглобулины классов М и G) к атипичным инфекциям (хламидии пневмонии и микоплазме). При обструктивном бронхите с одышкой делают спирографию (исследование функции внешнего дыхания). При выраженных снижениях бронхиальной проходимости спирографию дополняют пробой с бронхорасширяющим препаратом.
Для лечения острого бронхита врачи применяют противовирусные и антибактериальные препараты. Обязательно назначают назначение отхаркивающие препараты: АЦЦ, бромгексин, флуимуцил. Отхаркивающе и противовоспалительное действие оказывает эреспал. Выпускается в виде таблеток и сиропа.
Одышка при сердечной недостаточности лечение
Сердечная недостаточность – это патофизиологический синдром, при котором в результате заболевания сердечно-сосудистой системы снижается насосная функция, что приводит к нарушению баланса между гемодинамической потребностью организма и возможностями сердца.
Хроническая сердечная недостаточность может развиться у пациентов, страдающих ишемической болезнью сердца, артериальной гипертензией, пороками сердца. При ишемической болезни сердца частой причиной развития систолической дисфункции левого желудочка и хронической сердечной недостаточности является острый инфаркт миокарда и ишемическая кардиомиопатия.
Одышка является одним из наиболее ранних симптомов сердечной недостаточности. На начальных стадиях заболевания одышка возникает только при интенсивной физической нагрузке. При прогрессировании болезни порог нагрузки снижается. Пациенты с тяжёлой сердечной недостаточностью предъявляют жалобы на наличие одышки в покое.
При осмотре пациента с одышкой врач видит учащённое дыхание. Больной с одышкой принимает вертикальное положение. С целью уменьшения одышки при тяжёлой сердечной недостаточности пациенты занимают вынужденное сидячее положение с опущенными ногами. У них бледная, холодная на ощупь кожа.
Повышенная потливость развивается в результате повышения активности симпатической нервной системы, замедления периферического кровотока и снижения кровоснабжения ткани. Вследствие увеличения содержания восстановленного гемоглобина из-за усиления выхода кислорода из венозной крови у пациентов, страдающих сердечной недостаточностью, кожа туловища, конечностей, кончика носа, мочек ушей приобретает синюшный оттенок. Проявлением повышенного венозного давления является набухание шейных вен.
- Одышка – это симптом сердечной недостаточности, который исчезает или уменьшается после адекватной медикаментозной терапии. Как лечить одышку при сердечной недостаточности? Лечения хронической сердечной недостаточности преследует следующие цели:
- Устранение клинических проявлений заболевания;
- Замедление прогрессирования болезни путем защиты сердца и других органов-мишеней;
- Улучшение качества жизни и прогноза;
- Уменьшение частоты госпитализаций.
Немедикаментозное лечение способствует повышению эффективности лекарственной терапии. Пациенты ограничивают потребление соли, жидкости. Врачи рекомендуют больным при наличии одышки и сердцебиения отказаться от употребления алкоголя и курения, контролировать массу тела, ежедневно взвешиваться.
Одышка при ходьбе причины
Одышка при ходьбе чаще всего возникает именно у пожилых людей. Этот симптом сопровождает многие заболевания, поэтому врачи Юсуповской больницы прежде, чем начать лечение пациента, выясняют, от чего возникает одышка при ходьбе. Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих европейских и американских производителей.
Сильная отдышка и сердцебиение при ходьбе у пожилых людей возникает при чрезмерных физических нагрузках во время подъёма пешком по лестнице или длительных прогулках после малоподвижного образа жизни. Реабилитологи рекомендуют пожилым людям постепенно увеличить физические нагрузки, чаще отдыхать.
Одышка бывает острой и хронической. При возникновении острой одышки пациент ощущает чувство стеснения в груди и нехватку воздуха. Одышка развивается на фоне пневмонии, бронхиальной астмы, левожелудочковой недостаточности, гипервентиляции лёгких. Если пациенту не оказать неотложную медицинскую помощь, может произойти остановка дыхания.
Причиной острой одышки у пожилых людей может быть тромбоэмболия легочной артерии. Заболевание развивается при попадании тромба из периферических вен в легочную артерию. У пациентов возникает резкая боль в грудной клетке, выраженная одышка, цианоз верхней половины туловища.
На первом этапе обследования пожилого пациента с подозрением на хроническую одышку врачи Юсуповской больницы устанавливают, какая система органов поражена первично: сердечная, лёгочная, обе или ни одна. Если пациент продолжает страдать одышкой, несмотря на интенсивную терапию, исключают наличие сопутствующего фактора – эмоциональной реакции на болезнь или ухудшения общего физического состояния.
Пожилые пациенты с хроническим сердечно-легочным заболеванием могут постепенно ограничивать физическую активность, поскольку одышка связана с нагрузкой, а это приводит к последующему разбалансированию сердечно-сосудистой системы и ещё больше усиливать одышку при ходьбе или физической нагрузке.
Если у пожилого пациента возникает или усиливается одышка при ходьбе, врачи назначают лечение в зависимости от причины нарушения дыхательной функции. Врачи-психотерапевты при лечении одышки, возникающей или усиливающейся во время эмоциональной нагрузки, используют комплексный подход с применением психотерапевтических, медикаментозных, физиотерапевтических методик и мероприятий.
Приступы удушья — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Приступы удушья: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Удушье, или асфиксия, – мучительное, жизнеугрожающее, патологическое состояние, которое характеризуется нехваткой кислорода и накоплением углекислого газа в тканях.
Удушье является крайней степенью одышки, когда человек ощущает внезапную нехватку воздуха, учащение сердцебиения и страх.
Удушье является симптомом тяжелых заболеваний и состояний, для которых характерно нарушение проходимости дыхательных путей, наблюдается при некоторых патологиях сердечно-сосудистой, костно-мышечной и нервной системы.
Разновидности удушья
По механизму возникновения и развития выделяют следующие виды асфиксии:
- механическая асфиксия – это удушье, возникающее вследствие ограничения или прекращения притока воздуха в дыхательные пути при их сужении (например, из-за отека подсвязочного пространства при развитии ложного крупа у детей), обтурации (или иначе закупорке) дыхательных путей и их сдавлении (например, при опухолях).
- травматическая асфиксия – это удушье, возникающее из-за сильного сдавления грудной клетки. Часто происходит во время дорожно-транспортных происшествий.
- токсическая асфиксия – удушье, которое развивается в результате угнетения дыхательного центра, паралича дыхательной мускулатуры (диафрагмы) или при нарушении транспортной функции крови (при отравлении угарном газом).
Возможные причины удушья
При развитии бронхиальной обструкции (уменьшении диаметра мелких бронхов вследствие спазма или отека) приступ развивается внезапно, может сопровождаться предвестниками: чувством давления за грудиной, беспокойством, а также кожным зудом.
Приступы бронхиальной астмы часто возникают после контакта с аллергеном, при острых респираторных заболеваниях.
Удушье постепенно нарастает, и человеку становится тяжело дышать, увеличивается частота дыхания, выдох удлиняется. Состояние несколько облегчает принятие специфической позы: сидя или стоя, упершись руками в стол, кровать или в подоконник. Так восстанавливается дыхание за счет вовлечения вспомогательной дыхательной мускулатуры. Приступ удушья может сопровождаться выраженными хрипами, которые слышны на расстоянии, цианозом (цвет кожи принимает синеватый оттенок) и набуханием вен. Продолжительность приступа может варьироваться от нескольких минут до нескольких часов. По окончании приступа появляется кашель с последующим отхождением бесцветной мокроты.
Удушье может быть проявлением развивающегося отека легких при болезнях сердечно-сосудистой системы. Образуется застой в кровеносной системе легких из-за снижения насосной функции сердца, поэтому ткань легких пропитывается жидкой частью крови. Скопившаяся жидкость попадает в дыхательные пути, затрудняет движение воздуха, вызывая удушье, и выходит в виде розовой пены.
Отек легких часто является следствием инфаркта миокарда.
Причиной удушья у детей часто становится попадание инородного тела в верхние дыхательные пути. Это случается из-за невнимательности и спешки при приеме пищи, смехе, кашле и чихании во время еды. Дети, оставленные без присмотра, могут проглотить мелкие игрушки или их части. У взрослых инородные тела нередко попадают в дыхательные пути при алкогольном опьянении. Для пожилых людей опасность представляют зубные протезы.
Удушье у детей может стать следствием развития ложного крупа. Из-за воспаления слизистой оболочки гортань отекает и просвет дыхательных путей значительно сужается. Сопутствующими симптомами являются лающий кашель, осиплость, грубый голос, небольшой подъем температуры тела и участие вспомогательной мускулатуры в процессе дыхания.
При термическом или химическом ожоге дыхательных путей возникает рефлекторный спазм (сужение) бронхов, вследствие чего человек не может сделать полноценный вдох.
Заболевания, при которых могут наблюдаться приступы удушья
Основной группой заболеваний, при которых возникают приступы удушья, являются болезни системы органов дыхания:
- бронхиальная астма,
- хроническая обструктивная болезнь легких (ХОБЛ),
- пневмоторакс (попадание воздуха в плевральную полость, вследствие чего легкое сжимается),
- опухоли органов средостения и дыхательных путей (гортани, трахеи, бронхов),
- острый стенозирующий ларинготрахеит, или ложный круп (характерен для детского дошкольного возраста),
- эпиглоттит (воспалительное заболевание надгортанника),
- рак легкого.
Среди других причин удушья выделяют следующие:
- тромбоэмболия легочной артерии (закупорка тромботическими массами сосуда, по которому кровь попадает в легкие. Тромбы чаще всего образуются в венах нижних конечностей, а когда отрываются, попадают в легочную артерию);
- отек легкого;
- черепно-мозговая травма;
- отек Квинке (аллергическая реакция);
- ожоги верхних дыхательных путей;
- эпилепсия;
- передозировка некоторых лекарственных и наркотических средств;
- панические атаки.
К каким врачам обращаться при возникновении приступов удушья
Прежде всего, в момент приступа удушья необходимо вызвать скорую медицинскую помощь.
Подбор основного лечения для профилактики дальнейших эпизодов удушья и одышки осуществляет
врач-терапевт
или
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация узких специалистов, например,
кардиолога
, пульмонолога, врача-эндоскописта, аллерголога, токсиколога,
невролога
.
Диагностика и обследования при приступах удушья
В зависимости от сопутствующих симптомов могут быть назначены следующие обследования:
- клинический анализ крови;
Необходимо вызвать бригаду скорой медицинской помощи. Далее следует открыть окна и обеспечить больному приток свежего воздуха.
Если человек в момент начала приступа находился на улице и приступ начался из-за аллергической реакции (например, на пыльцу растений), нужно покинуть это место или перейти в помещение. Следует расстегнуть или снять стесняющую одежду (галстук, рубашку, бюстгальтер) — ничто не должно мешать процессу дыхания. По возможности необходимо, чтобы человек сел, уперся руками в сиденье или другой стул, постарался глубоко дышать. Если лечащим врачом было прописано лечение, следует использовать необходимые медикаменты.
Если пострадавший находится в бессознательном состоянии, следует повернуть его набок во избежание западения языка и аспирации рвотных масс.
При попадании инородного тела в дыхательные пути выполняется прием Геймлиха: нужно обхватить пострадавшего сзади и надавливать на область желудка кулаком. Вторую руку положить на кулак и сильно надавить снизу вверх (под грудную клетку).
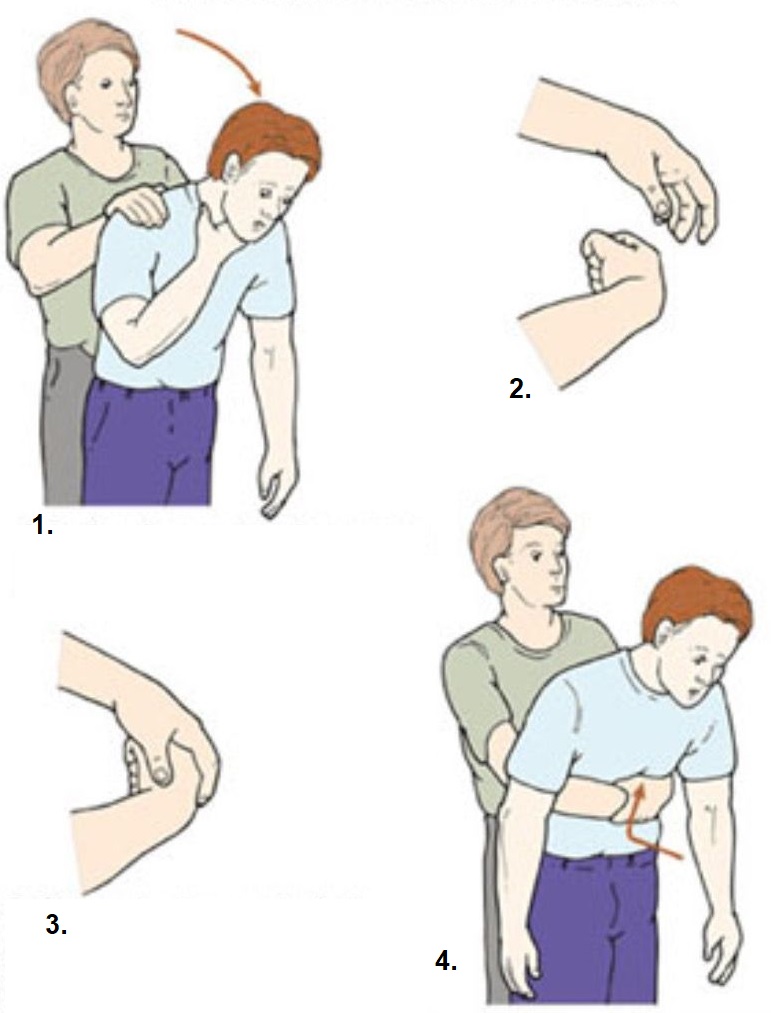 Прием Геймлиха
Прием Геймлиха
Если после принятых мер застрявший предмет не вышел, пострадавший потерял сознание, переходят к проведению сердечно-легочной реанимации до приезда скорой помощи. Компрессии могут способствовать выходу инородного тела, поэтому следует регулярно проверять ротовую полость.
Если ребенок подавился едой или мелким предметом и не может сделать вдох и откашляться самостоятельно, нужно положить ребенка на живот на свою руку, голова при этом должна находиться ниже туловища, и ребром ладони сделать пять похлопываний между лопатками. Важно придерживать голову ладонью для профилактики травм шеи.
 Помощь ребенку
Помощь ребенку
Второй вариант оказания помощи –взять ребенка за ножки, опустить вниз головой и похлопать между лопатками. Все производимые похлопывания должны быть не сильными, но резкими.
При приступе удушья важно не паниковать, быстро вызвать бригаду скорой помощи и эффективно оказать первую помощь.
Лечение приступов удушья
Удушье является симптомом многих заболеваний и состояний, поэтому в зависимости от причины его появления подходы к лечению существенно отличаются друг от друга.
Самостоятельный подбор медикаментов недопустим и опасен для здоровья.
При выявлении в ходе обследования тех или иных заболеваний специалист назначает соответствующее лечение. Так, при развитии отека легкого больного госпитализируют и проводят комплексное лечение, направленное на устранение причины возникновения отека и восстановление функций дыхания и кровообращения.
Для лечения бронхиальной астмы используется ступенчатая схема терапии, которая включает применение препаратов неотложной помощи – ингаляционных бета-адреномиметиков короткого действия, глюкокортикостероидов, а также препаратов основной (базовой) терапии – глюкокортикостероидов, бета-адреномиметиков длительного действия, м-холиноблокаторов. Схема лечения подбирается индивидуально врачом.
Для лечения ХОБЛ используют бронхорасширяющие препараты различных групп короткого и длительного действия.
Для лечения острого стенозирующего ларинготрахеита (ложного крупа) используются ингаляции глюкокортикостероидов.
При попадании инородного тела в дыхательные пути необходимо обратиться за медицинской помощью для его извлечения с помощью специальных методик и инструментов.
Источники:
- Думанский Ю.В., Кабанова Н.В. и соавт. Заболевания и поражения системы дыхания. Медицина неотложных состояний, журнал. № 3(42), 2022. С. 135-145.
- Клинические рекомендации «Бронхиальная астма». Разраб.: Российское респираторное общество, Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России. –2021.
- Клинические рекомендации «Хроническая обструктивная болезнь легких». Разраб.: Российское респираторное общество. – 2021.
- Клинические рекомендации «Острый обструктивный ларингит [круп] и эпиглоттит. Разраб.: Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Национальная медицинская ассоциация оториноларингологов. – 2021.
Симптомы дн у детей
Острая дн
Клиническая картина дыхательной недостаточности объединяет симптомы основной патологии, изменения внешнего дыхания, системные проявления. Изменения общего состояния ребенка характеризуются потливостью, чувством тревоги, страха, отказом от груди у младенцев. Со стороны ЦНС может быть нарушение сознания, синдром угнетения либо гипервозбудимости. О вовлечении сердечно-сосудистой системы свидетельствует нарушение ритма в различных формах, падение или нестабильность АД.
Респираторные расстройства имеют несколько типичных симптомов: раздувание крыльев носа, изменение дыхательных движений (диспноэ), шумный, свистящий выдох или стон. Диспноэ представлено вариантами:
- учащение (тахипноэ),
- урежение (брадипноэ),
- остановка дыхания (апноэ).
Для компенсации характерно усиление работы дыхания, для декомпенсации — истощение, апноэ. Нарастание гипоксемии проявляется синюшностью кожных покровов и слизистых оболочек разной степени: акроцианоз — синеют кончики пальцев, периферический цианоз — дистальные отделы конечностей, центральный цианоз — слизистые, вся поверхность тела.
Степени дн
По совокупности симптомов у ребенка выделяют несколько степеней дыхательной недостаточности.
Хроническая дн
Особенностью хронической формы дыхательной недостаточности является то, что клиника развивается постепенно, обычно при обострении основной болезни, физическом перенапряжении. Организм ребенка с хронической дыхательной недостаточностью быстро запускает механизмы долговременной компенсации, поэтому тяжесть ДН редко прогрессирует до 3-й, 4-й стадии. У ребенка развиваются типичные признаки длительной гипоксии: пальцы в виде «барабанных палочек», темные круги под глазами, бочкообразная грудная клетка, гипертрофия межреберных мышц.
Симптомы зависимости от каннабиса
Привыкание развивается постепенно, однако под влиянием марихуаны человек склонен к употреблению алкоголя, не исключен прием и других наркотиков (экстази, ЛСД и др.). Человек способен себя контролировать, может не предпринимать никаких шагов для приобретения и употребления «травки», но предложение «покурить» воспринимается с неприкрытым энтузиазмом. Устойчивое привыкание формируется приблизительно через 4–6 месяцев.
На начальной стадии зависимости от каннабисаотсутствие очередной дозы вызывает беспокойство, неудовлетворенность и раздражительность, но отсутствуют соматовегетативные проявления абстиненции. Постепенно продолжительность опьянения сокращается до 1–1,5 часов, после чего снижается жизненный тонус, падает работоспособность, пропадает интерес к окружающему. Фактически, полноценно функционировать человек теперь может только под влиянием наркотика.
Обычно больной стремится скрыть эпизоды употребления марихуаны, но распознать наркозависимость можно по следующим симптомам: 
- периоды эмоциональной релаксации, сменяющиеся напряжением и дисфорией;
- покраснение конъюнктивы;
- жажда, жалобы на сухость и першение во рту;
- повышение аппетита;
- ринорея, заложенность носа;
- забывчивость, рассеянность;
- снижение физической выносливости;
- приступы тошноты;
- нарушения сна;
- частые жалобы на головную боль;
- непродуктивный кашель.
Продолжительная зависимость от каннабиса чревата серьезными последствиями для здоровья: 
- астеническим синдромом;
- снижением иммунной защиты;
- хроническими заболеваниями респираторного тракта, раку легких;
- нарушениями зрения;
- аменореей и бесплодием у женщин, снижением либидо и импотенцией у мужчин;
- психоэмоциональными расстройствами (депрессией, паническими атаками, неврозом и т.д.);
- ухудшением кратковременной памяти.
Прогрессирует социальная деградация. Человек постепенно утрачивает интерес к работе, отдаляется от близких, кардинально меняется круг общения. Со временем стимулирующего действия «травки» уже становится недостаточно, и зависимый переходит к гораздо более сильным и опасным наркотикам.
Экспираторная одышка
Экспираторная одышка характеризуется затруднением выдоха, инспираторная – вдоха. При бронхиальной астме возникает экспираторная одышка. Одышка является одной из ведущих причин, которые заставляют человека обращаться к врачам, вызывать скорую помощь и в экстренном порядке поступать в клинику терапии. В Юсуповской больнице созданы все условия для лечения пациентов, страдающих бронхиальной астмой:
- Палаты с европейским уровнем комфортности;
- Диагностическая аппаратура ведущих мировых производителей;
- Использование современных лекарственных препаратов и схем лечения;
- Внимательное отношение медицинского персонала.
Тяжёлые случаи бронхиальной астмой с выраженной экспираторной одышкой обсуждаются на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории. Ведущие специалисты в области пульмонологии коллегиально вырабатывают тактику ведения пациентов.
Часто за 30 минут до приступа бронхиальной астмы возникают предвестники:
- Учащённое дыхание;
- Головная боль;
- Частое чихание;
- Боль и першение в горле;
- Сильный кашель, насморк с водянистой слизью.
Если приступ бронхиальной астмы с экспираторной одышкой возникает ночью, ему предшествует сильный кашель вечером накануне сна, бессонница.
У больных бронхиальной астмой приступ развивается внезапно. Во время приступа не следует паниковать. Необходимо открыть форточку, обеспечить доступ свежего воздуха, расстегнуть стесняющую дыхание одежду. Пациенту, страдающему бронхиальной астмой, при экспираторной одышке следует с помощью небулайзера сделать ингаляцию бета-адреномиметического средства в форме аэрозоля (сальбутамола, алупента, тербуталина, фенотерола) или глюкокортикоидов.
Объем и особенности неотложной помощи пациентам, страдающим бронхиальной астмой, зависят от тяжести течения заболевания и выраженности экспираторной одышки. Пульмонологи Юсуповской больницы индивидуально подходят к выбору препаратов для купирования приступов астмы. Для оказания неотложной помощи при приступе бронхиальной астмы врачи применяют 3 основные группы препаратов:
- Ингаляционные β-2-агонисты короткого действия;
- Метилксантины;
- Антихолинергические средства (м-холинолитики).
Этапы зависимости от гашиша
При употреблении наркотика человек проходит несколько стадий зависимости:
При первом этапе у человека исчезает сон, наркоман ощущает сильное эйфорию, расслабленность.
На втором этапе формируется четко выраженная физическая и психологическая зависимость. При отмене дозы наркоман ощущает слабость, сонливость, тревогу и беспокойство. При приеме дозы общее состояние улучшается. На второй стадии зависимости от марихуаны сокращается время действия травки. Эффект длится примерно 2 часа, что приводит к более частому употреблению наркотика.
Третий этап характеризуется потерей ясности сознания, человек становится зависимым от наркотика. Ему сложно остановиться в его употреблении, синдром отмены вызывает мучительные симптомы.
Особенность гашиша заключается в том, что наркотик оказывает негативное влияние на психическое состояние человека. Часто к нему прибегают вспыльчивые и неспокойные люди, которые разговаривают на повышенных тонах и им трудно успокоиться самостоятельно, без допинга.
Влияние марихуаны на организм человека не всегда одинаково. Травка может вызвать расслабленность и сонливость, чрезмерное спокойствие. Встречаются случаи, когда курение гашиша пробуждает агрессию, нестабильное психическое состояние, проблемы с памятью и паранойю.
При расслабляющем действий конопли на человека, последний становится добрым и веселым, уровень адреналина в крови понижается. Марихуана придает смелости в осуществлении задуманных планов. Человек активно общается с окружающими, активен, возбужден.
Реже после употребления конопли проявляется агрессия. В этом состоянии наркоман не сдерживает себя. Он оскорбляет окружающих, кричит, может применить к другим людям физическую силу. Нередко наблюдались случаи совершения противоправного деяния в состоянии наркотического опьянения. Такое действие каннабиса может быть как атипичным, так и развивается в ответ на передозировку.
Набор веса наблюдается при регулярном употреблении наркотического вещества, которое вызывает чрезмерный аппетит.
Нередко наркоман, который курил травку, с утра не помнить события предыдущего вечера. При длительной зависимости наблюдаются провалы в памяти.

